I förra veckan opererade Anna-Lena sig privat hos oss i Malmö. Vi har intervjuat henne såhär en vecka efteråt för att höra hur det går:
Hur länge har du haft din övervikt?
-Min kropp började förändras runt 44-årsåldern och strax efter det så åkte jag in akut med gallstenar och det blev operation där de tog bort min gallblåsa. Dessutom två operationer till p.g.a. fyra stycken diskbråck. Efter det har jag bara ökat sakta men säkert i vikt tills jag kom upp i 33,5 i BMI. Strax fyller jag 54 år. Jag vet att man kan få operation vid en BMI på 40 men med det kommer ju även fler operationer för att ta bort extra hud m.m. och jag är inte villig att vänta på detta. Därför valde jag att göra denna operation nu.
Vad har övervikten gett dig för problem eller bekymmer?
-Ju mer jag gick upp i vikt, ju mer fick jag problem med höft och rygg. Så för mig blev detta ännu ett hinder mentalt. I ung ålder tävlade jag tyngdlyftning och lyfte 85 kg. Jag brukar älska att träna mycket och sprang 3 mil i veckan, men livet förändrades och jag tappade bort mig själv i allt vad vuxenlivet innehåller. De senaste åren har jag stressat mer än normalt med mycket jobb, vilket har även gett mig en ursäkt att inte ta itu med min övervikt kanske. Mitt självförtroende gick i botten och ju sämre jag mådde, ju mer jobbade jag. På så vis behövde jag heller inte vara social då jag inte hade ork och jag skämdes över mitt eget utseende. Jag har inte haft självförtroende att försöka hitta en ny kärlek utan fortsatt att vara ensamstående sedan många år.
Vad hade du försökt göra tidigare för att gå ned i vikt? Hur gick det?
-2016 kom jag i kontakt med en jättefin dietist på min hälsocentral. Hon skickade mig till Beteendemedicin och jag kom med i deras program. Då fick jag åka till Sorsele i några veckor för att varva ner, lära mig mer om kost (vilket jag kände att jag hade koll på trots allt) och det som framkom var att min stressnivå var skyhög. Vi tränade 3 gånger per dag och jag lärde mig det nyttiga med att äta 6 måltider per dag. Innan jag kom iväg till Sorsele hade jag redan kontaktat kirurg och blivit godkänd för en sleeveoperation. Men under mina veckor på behandlingshemmet i Sorsele lovade jag den läkaren att ge deras program en chans, så jag avbokade operationen. Viktnedgång med detta program höll i sig några månader, men efter det började jag åter igen gå upp i vikt. Jag har aldrig ”bantat” tidigare utan tycker jag ätit bra mat och går till och från jobbet på några km, dock har jag tagit bilen till jobbet det sista året för jag har inte orkat gå.
Hur kom det sig att du bestämde dig för kirurgi?
-Efter många år med dietist, dagboksföring och att ha läst på allt jag kan om kirurgi så har jag även kontaktat några tidigare patienter som gått igenom en sleeveoperation. Efter dessa år så kände jag att det här är enda utvägen. Jag är 54, och har 50 år kvar att leva hoppas jag. Jag behövde hjälp då jag inte kunde klara av detta med viktnedgång på egen hand. En sån här grej är inte något jag har tagit lätt på, utan försökt gå alla andra vägar först. Att genomgå kirurgi kändes som sista utvägen.
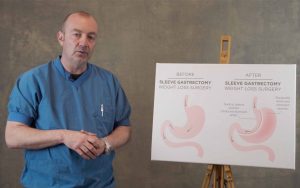
Var det något du oroade dig för innan operationen? Och hur kom det sig att du valde en gastric sleeve?
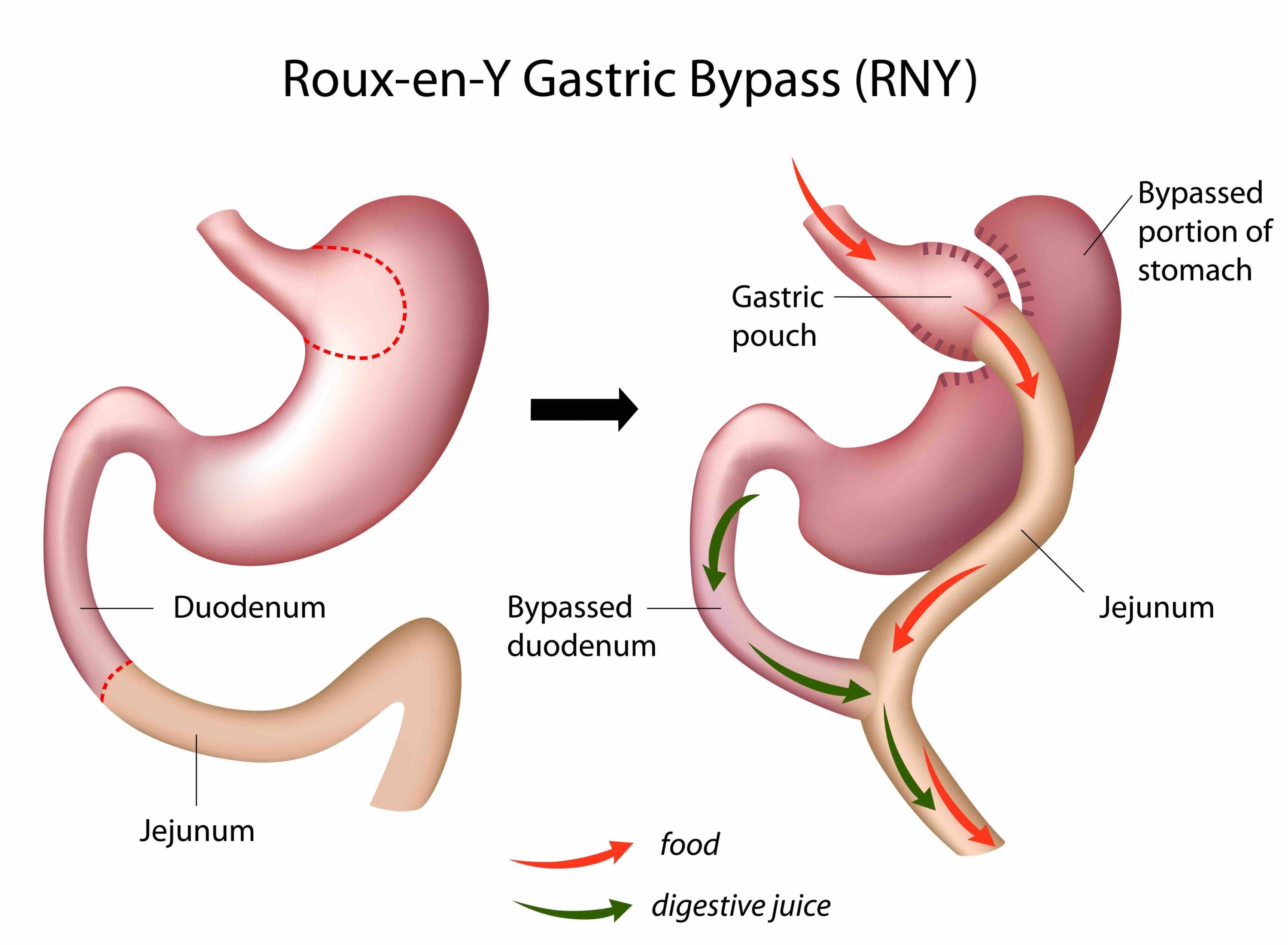
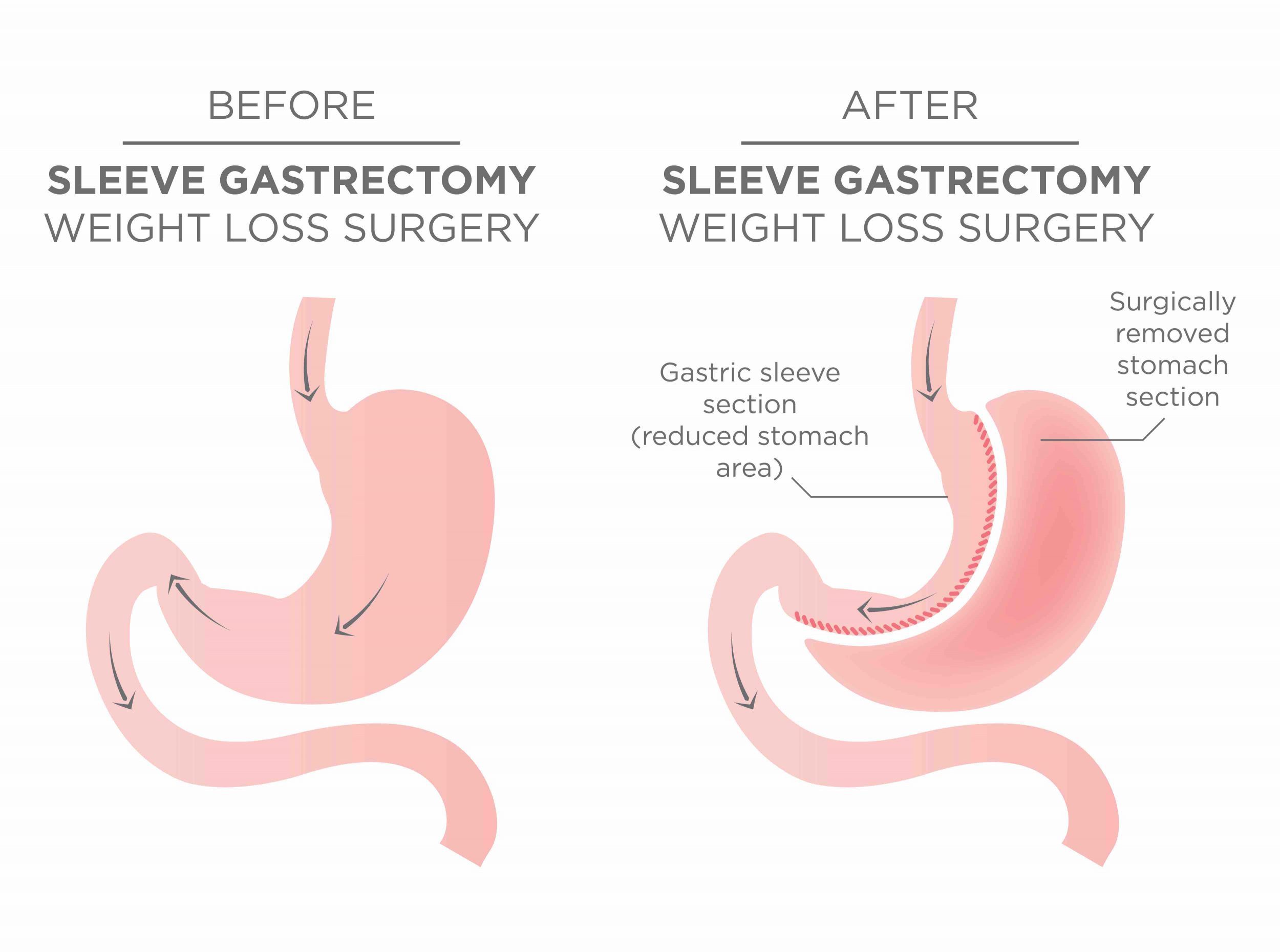
-Nej inte riktigt. Jag kände mig påläst och de som jobbar på GB Obesitas har lång erfarenhet. Jag kände mig trygg i mitt beslut. Jag hade redan siktat in mig på en sleeve gastrektomi och det var även det som kirurgen rekommenderade mig vid nybesöket.
Hur upplevde du vårdtiden hos oss i Malmö?
-En ren trygghet! Vid ankomsten blev jag tilldelad säng och väl bemött. Jag fick förklarat vad som kommer att ske och inom en timme var jag redo för operation. Jag gavs möjlighet att backa från operationen om jag hade ändrat mig och jag fick ställa frågor om jag hade några. Operationen, som tog 25 minuter, gick bra. Innan jag sövdes kommer jag ihåg leende ögon av personal, skämt drogs och jag kände mig som ”en i gänget”. Varmt välkomnande och omhändertagande måste jag säga. Första dygnet var jag uppe och gick lite och dagen efter blev jag utskriven. Innan utskrivningen fick jag bra information om hur jag kanske kommer att känna mig och vad som skulle vara normalt. Nu stannande jag i Malmö 3 extra dagar på närliggande hotell då jag själv bor i Umeå. Jag fick dagliga samtal via telefon där personal kollade upp hur jag mådde. Det var en trygghet att veta att jag alltid kunde nå någon om jag hade frågor.
Hur mår du nu?
-Idag har det gått 8 dagar sedan operation. Jag har haft bra stöd av Baribuddyappen och den har jag använt flitigt. Det känns som mycket att hålla reda på så här i början och den påminner om mina måltider, sprutor, och motion. Appen hjälper mig att hålla koll på att jag äter och få i mig den mängd jag ska ha. Jag känner att jag har bra energi hela förmiddagen men vid 16-tiden är jag trött. Då har jag hunnit med en hel dag och då vill jag gärna lägga mig en stund. Jag har även blivit uppringd av sjuksköterska med uppföljningsfrågor.
Vad ser du fram emot framöver?
-Säker viktnedgång och att hitta tillbaka till mig själv kroppsligt. Jag vägde 99,8 kg en månad innan, fick order om att gå ner till 96,8 inför operationsdagen vilket jag klarade. I morse vägde jag 92,4. Jag är fortfarande svullen i magsäcken vilket är som det ska, så jag tar det lugnt. Jag ser fram emot att komma över känslan av osäkerhet, att hitta tillbaka till mitt glada självförtroende och börja vara social igen.
Har du något mer du skulle vilja berätta om?
-Två dagar innan min resa ner till Malmö bröt jag nog ihop lite i rätt mycket tårar då jag tänkte på vilken svag person jag är som inte har klarat av att gå ner i vikt utan den planerade operationen. Jag inser idag att detta med viktuppgång inte är riktigt mitt eget fel helt och hållet och jag är så glad att jag gjorde den hos er i Malmö. Jag hade valt att inte berätta för någon annan än min chef, mina söner och min mamma att jag skulle genomgå denna operation p.g.a. att jag skämdes. Så dumt eller hur? Dagen efter operationen skrev jag till min bror och berättade och har fått ett sånt fint stöd av honom och hans fru. De bekräftade att de sett att jag inte mått bra och att de ger mig allt stöd jag känner att jag behöver. Det här var ett välgrundat beslut och något jag tänkt på i flera år och jag är så glad jag nu gjort det. Det känns som en fantastisk investering i min egen framtid.

Tack så mycket för din berättelse Anna-Lena!














Senaste kommentarerna