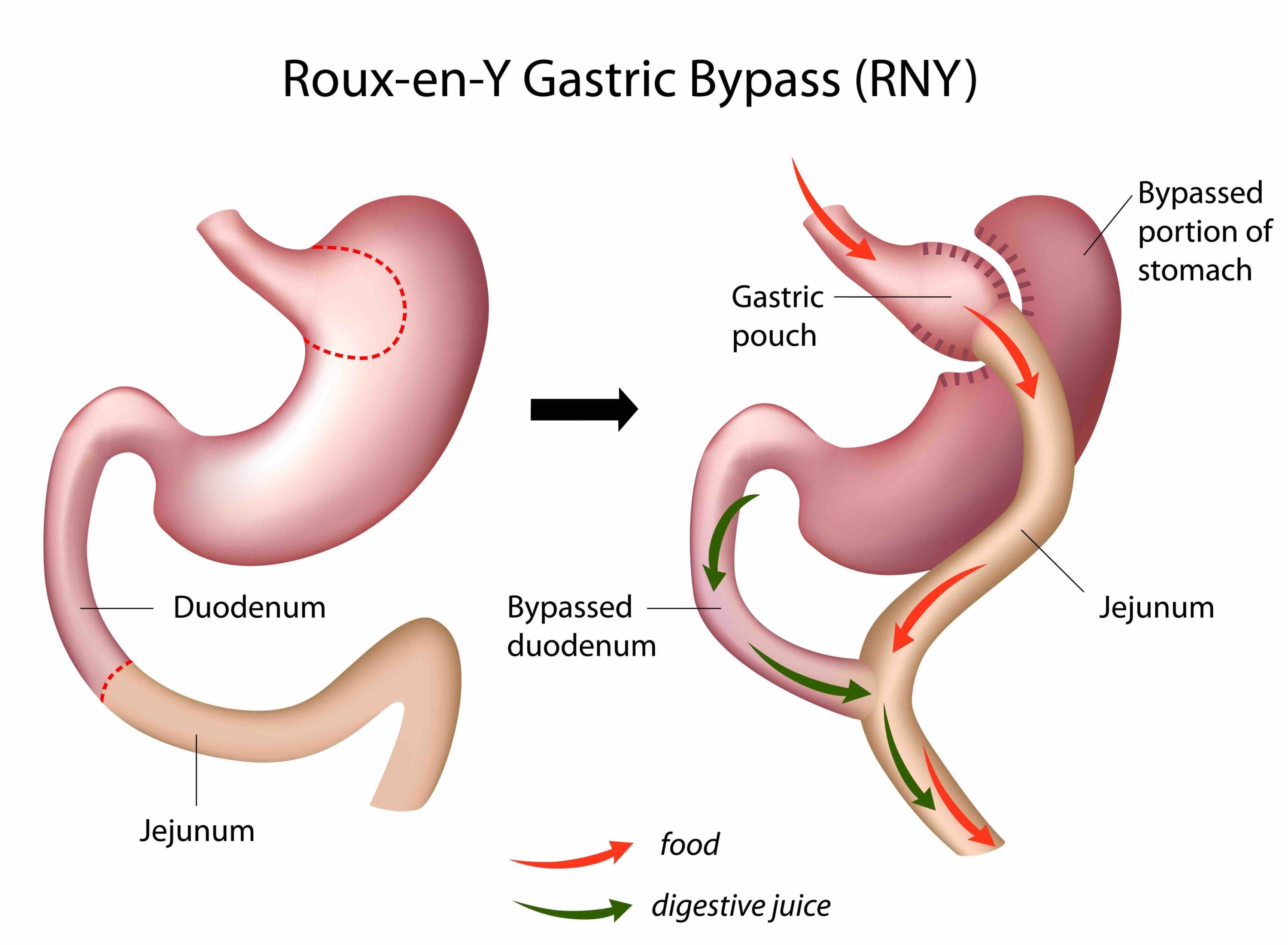
Operationen gastric bypass (GBP) har faktiskt funnits i mer än 50 år, den amerikanske kirurgen Edward Mason publicerade ”Gastric bypass in obesity” år 1967. De första årtiondena var detta öppen kirurgi, numera är den alltid laparoskopisk, med titthålsteknik. Mest kunskap kring operationens långtidseffekter har vi fått från den svenska SOS-studien (Swedish Obese Subjects study). I SOS var en mindre del av patienterna opererade med gastric bypass, övriga hade fått opererat en gastric banding eller en VBG. Gastric bandning och VBG (vertikal bandförstärkt gastroplastik) hade bägge samma princip gemensam, så kallad ”restriktion”. I klartext: gör magsäcken mindre, så kan personen med fetmasjukdom äta mindre och går ned i vikt.
Nu visade sig dock gastric bypass vara på alla sätt överlägsen banding och VBG i SOS och kommande studier; den gav bättre viktnedgång och fler andra goda effekter på hälsan: bland annat mycket effektiv behandling av typ 2 diabetes (till och med vid BMI mindre än 35).
Gastric bypass effektivt
Varför var gastric bypass effektivare än de äldre metoderna banding och VBG? Alla tre ger den opererade mindre magsäck, men gastric bypass är annorlunda då den samtidigt i grunden motverkar kroppens eget försvar mot viktnedgång: en GBP leder till att kroppens så kallade set point för vikt (vår ”vikttermostat”) i hjärnan sänks mot normalare nivåer. Detta åstadkoms via en mängd positiva hormonella effekter i kroppen, som i sig kommer ur tarmomkopplingen som görs vid en bypass (men inte vid banding eller VBG). Man kan säga att operationen har sin huvudsakliga effekt på hjärnan -fastän man bara opererar i buken!
Gastric bypass fördelar
Vilka fördelar har en gastric bypass-operation? Ja, den är extremt väl beprövad och genom åren förfinad, vi vet väldigt väl hur en GBP skall utföras tekniskt av kirurgen. Operationen ger mycket effektiv viktnedgång och den håller sig livet ut. Man får hälsoeffekter på alla plan (livet förlängs i snitt 6,7 år, det är effektiv behandling av typ 2 diabetes, sömnapnesyndrom, artros på bärande led, PCOS, högt blodtryck, hjärtkärlsjukdom, fettlever, gikt med mera. Hos kvinnor halveras risk att dö i en cancersjukdom.).
…och nackdelar
Vilka är nackdelarna? Ja det finns cirka 3% risk för allvarliga komplikationer (främst blödning och läckage) i första skedet. Dessa går att åtgärda men kräver ofta ny operation. Den kirurgiska långtidsrisken är tarmvred (i detta fall även kallat slitsherniering) som kommer av att man ändrar anatomin på tunntarmen vid bypassoperationen. Dessa tarmvred ger akut stopp i tarmen och man måste söka akut sjukvård. De går att bota, men kräver en ny operation. Förr var detta relativt vanligt, risken var 5-10%, medan det idag förebyggs redan vid första operationen (man ”stänger slitsarna”). Idag är risken istället 1-3% ungefär. Andra mer medicinska nackdelar är risken för dumping (socker- och blodtrycksfall efter att man ätit eller druckit fel), ökad känslighet för alkohol samt försämrat vitaminupptag. Det sistnämnda är lätt att förebygga med vitamintillskott -men visar sig i studier vara svårt att upprätthålla livet ut för patienterna (som i övrigt mår utmärkt som regel och kanske blivit av med sina tidigare läkemedel…). Mer kring såväl för- och nackdelar finner du i årsrapport från svenska fetmakirurgiregistret SOREG.
Gastric bypass eller gastric sleeve?
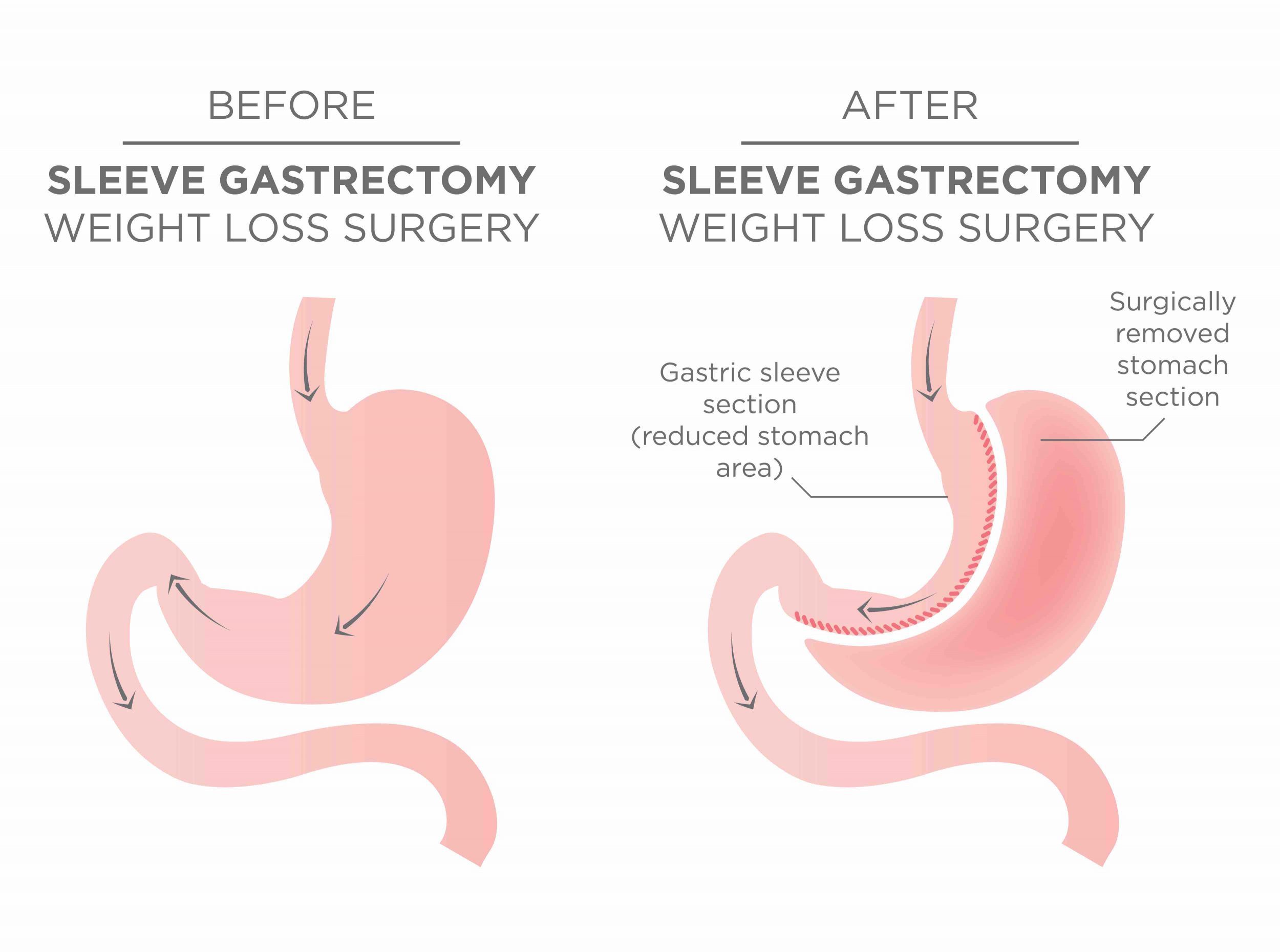
På senare år har gastric bypass fått en ”kusin” -nämligen gastric sleeve (SG). Den skall vi prata mer om i kommande blogg. Vilken av de två är bäst då? Ja, båda är utmärkta, båda har nackdelar. Exakt när vilken av dem är ”bäst” …vet vi faktiskt inte säkert. Det håller man i Sverige på att ta reda på via BEST -studien (där GB Obesitas är med).
Vill du veta mer? Häng på nästa informationsmöte hos oss!















Senaste kommentarerna